نرم افزار نوروگاید(neuroguide) چیست؟نرم افزار نقشه مغزی
“نوروگاید” یک مفهوم پیچیده و متنوع است که در زمینههای مختلفی از علوم اعصاب و روانشناسی تا پزشکی و فلسفه بحث میشود. این مفهوم به تجزیه و تحلیل عملکرد مغز و سیستم عصبی ارتباطی دارد و تلاش دارد تا برداشتهای علمی از رفتارهای انسانی و نیز عملکرد مغز را بیشتر بفهمد.
نوروگاید اصطلاحی است که از دو واژه “نورو” که به معنی مرتبط با عصبها و مغز است و “گاید” که به معنی راهنما یا رهبر است، تشکیل شده است. بنابراین، نوروگاید به معنای رهبری یا راهنمایی در زمینههای مختلف مرتبط با سیستم عصبی و عملکرد مغز است.
نوروگاید (NeuroGuide) یکی از نرمافزارهای پیشرفته در زمینه تحلیل دادههای الکتروانسفالوگرافی (EEG) و نقشهبرداری مغزی است که به وسیله شرکت Applied Neuroscience تولید شده است. این نرمافزار ابزارهای گستردهای برای ارزیابی عملکرد مغز، تشخیص اختلالات عصبی و انجام پژوهشهای علمی در اختیار متخصصان قرار میدهد. نوروگاید بر اساس الگوریتمهای پردازش پیشرفته طراحی شده است که امکان تحلیل دقیق و جامع سیگنالهای EEG را فراهم میسازد.
فهرست مطالب
معرفی کلی در مورد نرم افزار نوروگاید(neuroguide)
نوروگاید یک نرمافزار کاربردی در زمینه علوم عصبی است که به ویژه در زمینه مطالعات EEG و نوروفیدبک مورد استفاده قرار میگیرد. این نرمافزار توسط شرکت Applied Neuroscience، Inc. تولید و توزیع میشود. از اولین ویژگیهای برجسته آن، امکان تحلیل و پردازش دادههای EEG به شکل قابلیت اطمینان و دقیق است
ویژگی ها و کاربرد های نرم افزار نوروگاید
نوروگاید (NeuroGuide) یک نرمافزار تحلیل سیگنالهای مغزی است که به طور عمده برای تحلیل دادههای EEG (الکتروانسفالوگرافی) و QEEG (کوانتیفیهشده EEG) استفاده میشود. این نرمافزار برای تحلیل سیگنالهای الکتریکی که توسط سیستم عصبی مرکزی تولید میشود، به کار میرود. در زیر به برخی از کاربردها و ویژگیهای مهم این نرمافزار اشاره میکنم:
تحلیل EEG و QEEG: از اصلیترین کاربردهای نوروگاید، تحلیل سیگنالهای EEG و QEEG میباشد. این نرمافزار به کمک الگوریتمها و ابزارهای مختلف، به تحلیل و نمایش فعالیتهای الکتریکی مغزی میپردازد.
تحلیل و پردازش داده: نوروگاید امکانات گستردهای برای پردازش دادههای EEG و QEEG را فراهم میکند. این شامل فیلترینگ، انتقال باندها، نمونهبرداری، اندازهگیری و تحلیل فعالیتهای مختلف مغزی میشود.
تحلیل تصاویر مغزی: نوروگاید قابلیت تحلیل تصاویر مغزی نیز دارد، از جمله مانند نقشههای QEEG و تصاویر مغناطیس همزمان (MEG).
تشخیص بیماریهای مغزی: با استفاده از نوروگاید، محققان و پزشکان میتوانند به تحلیل الگوهای مغزی بپردازند و بیماریهای مغزی مانند صرع، اختلالات خلقی، اضطراب و اختلالات خواب را تشخیص دهند.
ارزیابی عملکرد مغزی: این نرمافزار به پژوهشگران و پزشکان کمک میکند تا عملکرد مغزی فرد را از طریق تحلیل و نمایش دادههای EEG و QEEG ارزیابی کنند. این ارزیابی ممکن است در زمینههای مختلفی مانند عملکرد شناختی، توجه، حافظه و سایر عملکردهای اجرایی مغزی صورت گیرد.
تحقیقات علمی: نوروگاید یک ابزار قدرتمند برای پژوهشهای علمی در حوزه علوم عصبی، علوم رفتاری و روانشناسی است.
آموزش و آموزش: این نرمافزار همچنین برای آموزش و آموزش در زمینههای EEG و QEEG به کار میرود. از طریق نوروگاید، افراد میتوانند مفاهیم پایهای و پیشرفته مرتبط با تحلیل سیگنالهای مغزی را یاد بگیرند.
ویژگیهایی مانند رابط کاربری کارآمد، پشتیبانی از فرمتهای مختلف داده، امکانات ویژه برای تحلیل دادههای زمانبندی شده، و امکانات گزارشدهی نیز از جمله ویژگیهای مهم نوروگاید میباشند.

مزایا و معایب استفاده از نرم افزار نوروگاید
استفاده از نرم افزار نوروگاید برای تحلیل سیگنالهای مغزی مزایا و معایب خاص خود را دارد. در زیر به برخی از مزایا و معایب این نرم افزار اشاره میکنم:
مزایا:
قابلیت تحلیل دقیق دادههای EEG و QEEG: نوروگاید با استفاده از الگوریتمهای پیشرفته، ابزارهای تحلیل و پردازش داده، امکان تحلیل دقیق و جامع دادههای EEG و QEEG را فراهم میکند.
ارائه گزارشهای تحلیلی: این نرم افزار امکان تولید گزارشهای جامع و تحلیلی از نتایج تحلیل دادهها را فراهم میکند که میتواند برای پژوهشها و تشخیص بیماریهای مغزی بسیار مفید باشد.
پشتیبانی از انواع داده: نوروگاید قابلیت پردازش و تحلیل دادههای مغزی از منابع مختلف از جمله EEG، MEG و تصاویر مغناطیس همزمان (fMRI) را دارد.
امکانات آموزشی: این نرم افزار به عنوان یک ابزار آموزشی نیز کاربرد دارد که به افراد کمک میکند تا مفاهیم و تکنیکهای مرتبط با تحلیل دادههای مغزی را یاد بگیرند.
پشتیبانی از تحقیقات علمی: نوروگاید به عنوان یک ابزار تحقیقاتی در زمینه علوم عصبی و روانشناسی مورد استفاده قرار میگیرد و به پژوهشگران کمک میکند تا تحلیل دقیق دادههای خود را انجام دهند.
معایب:
پیچیدگی استفاده: استفاده از نرم افزارهای تحلیل دادههای مغزی مانند نوروگاید ممکن است برای کاربران عادی پیچیده باشد و نیاز به آموزش و تجربه داشته باشد.
هزینه: بسته به نوع مورد استفاده، هزینه استفاده از نرم افزار نوروگاید ممکن است بالا باشد که ممکن است برای برخی افراد و سازمانها محدودیت باشد.
نیاز به تجهیزات و دانش فنی: برای استفاده از نرم افزارهای تحلیل دادههای مغزی نیاز به تجهیزات مربوطه و دانش فنی مورد نیاز است که ممکن است برای برخی افراد یا سازمانها دسترسی به آنها محدود باشد.
محدودیتهای تکنولوژی: همانطور که تکنولوژی مغزی بهبود مییابد، ممکن است نرم افزارهای موجود مانند نوروگاید نیز محدودیتهایی داشته باشند که نیاز به بهروزرسانی و تطابق با تکنولوژی جدید را دارند.
در کل، استفاده از نرم افزار نوروگاید به دلیل امکانات و قابلیتهای آن، میتواند برای تحلیل دادههای مغزی و انجام تحقیقات علمی در زمینه علوم عصبی و روانشناسی بسیار مفید باشد. اما باید توجه داشت که استفاده از آن نیازمند آموزش و تجربه مناسب است.
نحوه عملکرد نرم افزار نوروگاید
نرمافزار NeuroGuide همانطور که در بالا ذکر شد، یک برنامه تحلیل EEG (نوار مغزی) است که برای ارزیابی عملکرد مغز و تحلیل امواج مغزی به کار میرود. هدف اصلی این نرمافزار شناسایی و مقایسه فعالیتهای مغزی با استفاده از الگوهای استاندارد است. NeuroGuide برای محققان و پزشکان عصبی و روانشناسانی که در حوزه تشخیص و درمان اختلالات مغزی فعالیت دارند، بهویژه در زمینه نوروفیدبک و تحلیل EEG بسیار مفید است.
نحوه عملکرد این نرمافزار به صورت زیر است:
1. ثبت و وارد کردن دادههای EEG
- نرمافزار NeuroGuide قابلیت وارد کردن دادههای EEG ثبت شده را دارد. این دادهها معمولاً از طریق دستگاههای الکترومغزی دریافت میشوند.
2. تحلیل و پردازش دادهها
- NeuroGuide دادههای EEG را به شکل کمی (Quantitative EEG یا qEEG) پردازش میکند. این تحلیل شامل تجزیه و تحلیل امواج مغزی مانند آلفا، بتا، تتا و دلتا است.
- نرمافزار به کمک الگوریتمهای پیشرفته، دادههای EEG را پردازش کرده و الگوهای غیرعادی فعالیتهای مغزی را شناسایی میکند.
3. مقایسه با پایگاه دادههای نرمال
- نرمافزار از یک پایگاه داده استاندارد برای مقایسه دادههای EEG فرد با الگوهای نرمال استفاده میکند. این پایگاه داده بر اساس سن و جنسیت افراد طبقهبندی شده است و به شناسایی اختلافات در فعالیت مغزی کمک میکند.
4. ارائه گزارشها و نقشههای مغزی
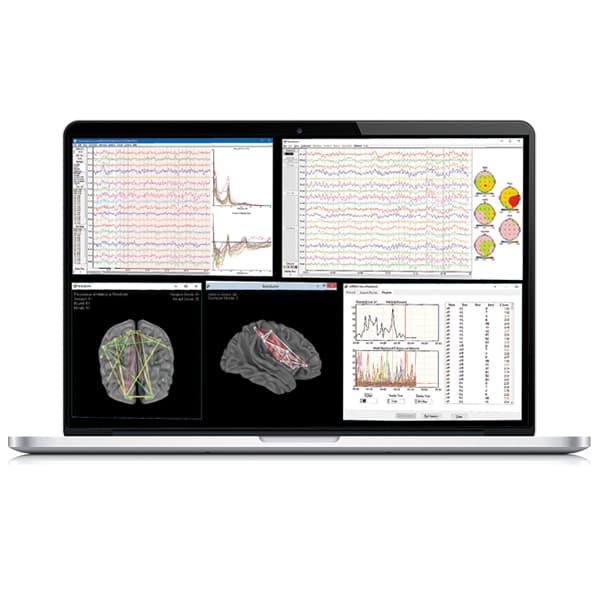
- NeuroGuide نتایج تحلیل را به صورت گرافها و نقشههای مغزی (Brain Maps) نمایش میدهد. این نقشهها نشاندهنده نقاط قوت و ضعف در عملکرد بخشهای مختلف مغز هستند.
5. پشتیبانی از نوروفیدبک
- یکی از ویژگیهای مهم NeuroGuide، کاربرد آن در نوروفیدبک است. با استفاده از تحلیل EEG، نرمافزار میتواند به افراد کمک کند تا با تمرین و بازخوردهای بصری یا شنیداری، فعالیتهای مغزی خود را بهبود بخشند.
6. کاربرد در تشخیص و درمان
- این نرمافزار در تشخیص و درمان برخی از اختلالات مانند اضطراب، افسردگی، ADHD و اختلالات خواب کاربرد دارد.
- پزشکان و محققان با استفاده از نتایج تحلیل EEG و نقشههای مغزی میتوانند برنامههای درمانی مؤثری مانند نوروفیدبک برای بیماران طراحی کنند.
به طور کلی، نرمافزار NeuroGuide ابزاری قوی برای تحلیل دقیق امواج مغزی و ارائه بازخورد به کاربران است.

ابزار های مورد استفاده در نرم افزار نوروگاید
نرمافزار NeuroGuide دارای مجموعهای از ابزارها و ویژگیهای تخصصی است که برای تحلیل EEG و qEEG (EEG کمی) و همچنین کاربردهای بالینی و تحقیقاتی طراحی شدهاند. این ابزارها به کاربران کمک میکنند تا فعالیت مغزی را با دقت بررسی کنند و برنامههای درمانی نظیر نوروفیدبک را اجرا نمایند. برخی از ابزارهای مهم در نرمافزار NeuroGuide عبارتند از:
1. ابزار تجزیه و تحلیل EEG کمی (qEEG)
- qEEG Analysis: این ابزار به تحلیل کمی امواج مغزی (مانند دلتا، تتا، آلفا و بتا) کمک میکند. این تحلیل شامل اندازهگیری فرکانسها، قدرت طیفی و تحلیل ارتباطات بین بخشهای مختلف مغز است.
- Power Spectral Analysis: این ویژگی به بررسی توان امواج مغزی در باندهای فرکانسی مختلف میپردازد که اطلاعاتی درباره قدرت و توزیع امواج مغزی در طول زمان ارائه میدهد.
2. نقشهبرداری مغزی (Brain Mapping)
- Topographic Brain Maps: این ابزار نقشههای سهبعدی از مغز را ایجاد میکند که نشاندهنده الگوهای فعالیت در نقاط مختلف مغز است. این نقشهها به پزشکان کمک میکنند نواحی غیرطبیعی مغزی را به صورت بصری مشاهده کنند.
- Z-Score Maps: یکی از کاربردهای مهم NeuroGuide، نقشههای Z-Score است که فعالیت مغزی بیمار را با پایگاه دادههای نرمال مقایسه میکند و انحرافات از حالت طبیعی را به صورت بصری نشان میدهد.
3. ابزار مقایسه با پایگاه داده نرمال
- Normative Databases Comparison: نرمافزار از پایگاه دادههای نرمال (بر اساس سن و جنسیت) برای مقایسه فعالیتهای مغزی فرد با افراد نرمال استفاده میکند. این ابزار کمک میکند تا اختلافات و ناهنجاریها در فعالیتهای مغزی شناسایی شوند.
4. تحلیل اتصالپذیری مغزی (Connectivity Analysis)
- Coherence Analysis: این ابزار به بررسی همبستگی و اتصالپذیری بین نواحی مختلف مغز در فرکانسهای مختلف میپردازد. این تحلیل برای شناسایی مشکلات ارتباطی بین بخشهای مختلف مغز (مانند مشکلات در اتصال پیشپیشانی و لوب گیجگاهی) بسیار مفید است.
- Phase Lag Analysis: بررسی تأخیر فاز بین نواحی مختلف مغز که به تشخیص مشکلات هماهنگی در فعالیت مغزی کمک میکند.
5. ابزار تشخیص خودکار (Automatic Artifact Detection)
- این ابزار وظیفه تشخیص و حذف نویزهای ناخواسته (آرتیفکتها) مانند حرکت چشمها، پلک زدن یا فعالیتهای عضلانی را برعهده دارد که میتواند باعث اختلال در دادههای EEG شود.
6. ابزار نوروفیدبک (Neurofeedback)
- Live Z-Score Neurofeedback: این ویژگی امکان اجرای نوروفیدبک با استفاده از دادههای EEG به صورت زنده و بر اساس Z-Score را فراهم میکند. در این روش، دادههای مغزی با استفاده از بازخوردهای شنیداری یا بصری به کاربر ارائه میشود تا وی بتواند الگوهای مغزی خود را اصلاح کند.
- Loreta Neurofeedback: این ابزار امکان نوروفیدبک بر اساس تحلیلهای عمیقتری از دادههای مغزی، مانند تحلیلهای سهبعدی LORETA (Low Resolution Electromagnetic Tomography) را فراهم میکند.
7. تحلیل LORETA
- LORETA (Low Resolution Electromagnetic Tomography): این ابزار به کاربر اجازه میدهد تا فعالیتهای مغزی در اعماق مغز را با استفاده از روشهای تصویربرداری الکترومغناطیسی بررسی کند. این روش به شناسایی دقیقتر منابع مشکلات درون مغز کمک میکند.
8. ابزار ارزیابی عصبی-روانی (Neuropsychological Assessment)
- این ابزارها برای انجام ارزیابیهای عصبی-روانی استفاده میشوند که به شناسایی نقایص شناختی یا مشکلات عملکرد مغزی کمک میکنند.
9. ابزار گزارشگیری (Reporting Tools)
- NeuroGuide امکان ایجاد گزارشهای دقیق از تحلیلها، نقشههای مغزی و نتایج را به کاربر میدهد. این گزارشها برای مستندسازی تشخیصها و پیگیری پیشرفت درمان استفاده میشوند.
این ابزارها در کنار هم به پزشکان، روانشناسان و محققان کمک میکنند تا با دقت بالاتری به تحلیل و تشخیص مشکلات مغزی بپردازند و درمانهای مناسب از جمله نوروفیدبک را برای بیماران ارائه دهند.
بحث و نتیجه گیری
در نتیجه، نرمافزار نوروگاید یک ابزار قدرتمند برای تحلیل سیگنالهای مغزی میباشد که مزایا و معایب خاص خود را دارد. از یک سو، این نرمافزار به پژوهشگران و پزشکان امکانات گستردهای برای تحلیل دقیق دادههای EEG و QEEG را ارائه میدهد و برای تشخیص بیماریهای مغزی، ارزیابی عملکرد مغزی، و تحقیقات علمی بسیار مفید است. از سوی دیگر، استفاده از این نرمافزار ممکن است با چالشهایی همچون پیچیدگی استفاده، هزینه، نیاز به تجهیزات و دانش فنی، و محدودیتهای تکنولوژی روبرو شود.
با این وجود، با توجه به مزایا و امکانات آن، به نظر میرسد که نوروگاید یک ابزار بسیار ارزشمند برای تحقیقات علمی و کاربردهای پزشکی در زمینه علوم عصبی و روانشناسی است. برای بهرهبرداری بهینه از این نرمافزار، ممکن است نیاز به آموزش و تجربه مناسب باشد. از این رو، تصمیم در مورد استفاده از نوروگاید باید با در نظر گرفتن نیازها و شرایط خاص هر فرد یا سازمان اتخاذ شود.
سوالات متداول توسط کاربران
شما برای دریافت نرم افزار نوروگاید می توانید با شماره تماس های درج شده در سایت و در قسمت تماس با ما با مجموعه پرتو دانش تماس گرفته و نرم افزار نوروگاید دریافت کنید.
بله کارگاه آموزشی در مجموعه پرتو دانش برگزار خواهد شد.شما میتوانید برای شرکت در این کارگاه،اطلاعیه های درج شده در سایت و یا در کانال تلگرام می توانید مشاهده فرمایید.
نرم افزار نوروگاید برای انواع بیماری های روان شناختی مانند میگرن،افسردگی و بیماری هایی دیگر مانند دوقطبی و … موثر می باشد.
نرم افزار نوروگاید کمک می کند تا اطلاعات مغزی را به صورت عکس دریافت و برای معالجه بیماری مربوطه بسیار موثر است.
بعد از دریافت نرم افزار توسط مجموعه پرتو دانش،شامل پشتیبانی فنی می شود و اگر مشکل فنی در این بار بود پشتیبانی پرتودانش همواره در کنار شما خواهند بود.